مقدمه
بیماریهای قلبیعروقی یکی از علل اصلی مرگومیر در جهان محسوب میشوند و چربی خون نقشی اساسی در سلامت قلب دارد. زمانی که صحبت از چربیهای خون (لیپیدهای خون) و کلسترول میشود، بسیاری از افراد تصور میکنند هر نوع چربی برای بدن مضر است. اما واقعیت این است که همهی چربیهای خون بد نیستند و بدن به میزان معینی از آنها نیاز دارد. در بدن ما دو نوع کلسترول وجود دارد که اغلب از آنها با عنوان «کلسترول خوب» و «کلسترول بد» یاد میشود. شاید این سؤال برایتان پیش آمده باشد که HDL (کلسترول خوب) واقعاً خوب است یا بد و نقش آن در سلامت قلب چیست؟ در این مقاله به زبان ساده و بر پایهی منابع علمی معتبر، به بررسی چربی خون، انواع کلسترول و بهویژه نقش HDL در سلامت قلب میپردازیم.
تعریف چربی خون
چربی خون به مجموع مواد چرب گردشکننده در جریان خون گفته میشود که شامل دو جزء اصلی است: کلسترول و تریگلیسیرید. کلسترول یک مادهی مومیشکل و چرب است که در تمام سلولهای بدن یافت میشود. وجود کلسترول به خودی خود برای عملکرد طبیعی بدن ضروری است؛ زیرا در ساخت غشای سلولها، تولید برخی هورمونها و ویتامینها نقش دارد. بخش عمدهی کلسترول مورد نیاز توسط کبد ساخته میشود و مابقی از طریق مصرف غذاهای پرچرب با منشاء حیوانی وارد بدن میگردد. بنابراین وجود کلسترول به مقدار متعادل برای سلامتی لازم است، اما افزایش بیش از حد آن در خون میتواند خطرساز باشد و به رسوب چربی در رگها و ابتلا به بیماریهای قلبی و سکته منجر شود. جزء مهم دیگر چربی خون، تریگلیسیریدها هستند که نوعی چربی ذخیرهای در بدن محسوب میشوند. بدن کالری اضافی و قند مصرفی ما را به تریگلیسیرید تبدیل کرده و در بافت چربی ذخیره میکند تا در زمان نیاز به عنوان انرژی مصرف شوند. سطح تریگلیسیرید نیز مانند کلسترول در آزمایش خون اندازهگیری شده و بالا بودن آن میتواند همراه با سایر اختلالات چربی، سلامت قلب را تهدید کند.
انواع کلسترول (HDL و LDL)
کلسترول برای انتقال در خون به مولکولهایی به نام لیپوپروتئین متصل میشود. دو نوع اصلی لیپوپروتئین حامل کلسترول در خون وجود دارد که یکی لیپوپروتئین کمچگالی (LDL) و دیگری لیپوپروتئین پرچگالی (HDL) نام دارد. LDL که به «کلسترول بد» معروف است، بخش اعظم کلسترول خون را تشکیل میدهد. مقادیر بالای LDL باعث میشود کلسترول اضافی در دیوارهی رگها رسوب کند و تشکیل پلاکهای چربی در سرخرگها بدهد. این فرایند تنگی و سفتشدن رگها (تصلب شرایین) را به دنبال دارد که میتواند نهایتاً منجر به حملهی قلبی یا سکتهی مغزی شود. در مقابل، HDL که به «کلسترول خوب» شهرت دارد، به جذب کلسترول اضافی از خون کمک میکند و آن را به کبد بازمیگرداند تا از بدن دفع شود. به بیان ساده، HDL مانند یک جاروی پاککننده عمل میکند که کلسترولهای اضافه را از دیوارهی رگها جمعآوری کرده و به کبد تحویل میدهد. سطوح بالاتر HDL معمولاً اثر حفاظتی در برابر بیماری قلبی دارند، چرا که HDL به پیشگیری از تجمع چربی در رگها کمک میکند. در واقع داشتن HDL کافی میتواند خطر حملهی قلبی و سکته را کاهش دهد.
 نقش HDL در سلامت قلب
همانطور که گفته شد، HDL نقش مفیدی در سامانه قلب و عروق ایفا میکند. این کلسترول خوب با پاکسازی رگها از کلسترولهای اضافی، مانع از انباشت پلاکهای چربی در دیوارهی سرخرگها میشود. تحقیقات نشان دادهاند که سطوح بالاتر HDL با کاهش خطر بیماریهای قلبی مرتبط است. به طور معمول، اگر مقدار HDL خون شما بالاتر باشد، خطر ابتلا به بیماری عروق کرونر قلب کمتر خواهد بود. در مقابل، پایین بودن HDL (کمتر از حد نرمال) یک عامل خطر محسوب میشود و میتواند احتمال بیماری قلبی را افزایش دهد. بر همین اساس، در نتایج آزمایش چربی خون، معمولاً HDL بالاتر به عنوان یک نکتهی مثبت در نظر گرفته میشود.
با این حال، آیا ممکن است HDL هم «بد» باشد؟ در حالتهای عادی، HDL هرچه بالاتر باشد بهتر است، اما به شرطی که در چارچوب تعادل کلی چربیهای خون باشد. مقادیر بسیار بالای HDL که به طور غیرطبیعی و عمدتاً به علت مسائل ژنتیکی رخ میدهد (مثلاً بالای 100 میلیگرم در دسیلیتر)، لزوماً به معنای محافظت کامل نیست و طبق برخی پژوهشها، ممکن است با افزایش خطر بیماری قلبی همراه باشد. به عبارت دیگر، داشتن HDL خیلی بالا بهتنهایی تضمینکنندهی عدم ابتلا به بیماری قلبی نیست. مهم آن است که تعادل چربیهای خون حفظ شود؛ یعنی در کنار HDL مناسب، LDL پایین و تریگلیسیرید نرمال نیز داشته باشید. پزشکان تأکید میکنند که برای حفظ سلامت قلب، باید به کاهش LDL بالا و کنترل سایر عوامل خطر (مانند فشار خون، دیابت و سیگار) توجه ویژه کرد و در کنار آن سطح HDL را نیز در محدودهی مطلوب نگه داشت.
تفاوت HDL و LDL
تفاوت اصلی HDL و LDL در عملکرد و تأثیر آنها بر سلامت عروق است. LDL کلسترول را از کبد به بافتهای بدن میبرد و در اختیار سلولها قرار میدهد، اما اگر مقدار آن بیش از نیاز سلولها باشد، این کلسترول اضافی در دیوارهی رگها تهنشین میشود و تشکیل پلاک میدهد. به همین دلیل به LDL لقب «کلسترول بد» دادهاند، چون مقادیر بالای آن مستقیماً با تصلب شرایین و تنگی رگها در ارتباط است. در مقابل، HDL کلسترول را از بافتها و رگها جمعآوری کرده و به کبد بازمیگرداند تا متابولیزه و دفع شود؛ از این رو HDL را «کلسترول خوب» مینامند زیرا به کاهش تجمع چربی در رگها کمک میکند. میتوان گفت LDL مانند کامیونی است که کلسترول را در جادههای خونی پخش میکند، در حالی که HDL همانند جارویی است که این جادهها را از کلسترول اضافه پاکسازی میکند.
از نظر تأثیر بر سلامت: LDL بالا مضر است و خطر حمله قلبی و سکته را افزایش میدهد، در حالی که HDL بالا مفید است و نقش محافظتی دارد. البته این دو در کنار هم باید بررسی شوند؛ نسبت کلسترول کل به HDL و همچنین ترکیب مقادیر LDL، HDL و تریگلیسیرید همگی در ارزیابی خطر قلبی فرد نقش دارند. برای مثال، ممکن است فردی LDL نسبتاً بالایی داشته باشد اما HDL خیلی خوب و تریگلیسیرید پایینی داشته باشد؛ پزشک همه این موارد را در کنار هم میسنجد. به طور کلی، هدف آن است که LDL (کلسترول بد) را تا حد امکان پایین نگه داریم و HDL (کلسترول خوب) را در محدودهی مطلوب و نسبتاً بالا حفظ کنیم. بر اساس توصیههای معتبر، LDL کمتر از 100 (و در بیماران پرخطر حتی کمتر از 70) میلیگرم/دسیلیتر است، در حالی که HDL بالاتر از 60 میلیگرم/دسیلیتر مطلوب بوده و مقادیر کمتر از 40 در مردان و 50 در زنان پایین محسوب میشود.
نقش HDL در سلامت قلب
همانطور که گفته شد، HDL نقش مفیدی در سامانه قلب و عروق ایفا میکند. این کلسترول خوب با پاکسازی رگها از کلسترولهای اضافی، مانع از انباشت پلاکهای چربی در دیوارهی سرخرگها میشود. تحقیقات نشان دادهاند که سطوح بالاتر HDL با کاهش خطر بیماریهای قلبی مرتبط است. به طور معمول، اگر مقدار HDL خون شما بالاتر باشد، خطر ابتلا به بیماری عروق کرونر قلب کمتر خواهد بود. در مقابل، پایین بودن HDL (کمتر از حد نرمال) یک عامل خطر محسوب میشود و میتواند احتمال بیماری قلبی را افزایش دهد. بر همین اساس، در نتایج آزمایش چربی خون، معمولاً HDL بالاتر به عنوان یک نکتهی مثبت در نظر گرفته میشود.
با این حال، آیا ممکن است HDL هم «بد» باشد؟ در حالتهای عادی، HDL هرچه بالاتر باشد بهتر است، اما به شرطی که در چارچوب تعادل کلی چربیهای خون باشد. مقادیر بسیار بالای HDL که به طور غیرطبیعی و عمدتاً به علت مسائل ژنتیکی رخ میدهد (مثلاً بالای 100 میلیگرم در دسیلیتر)، لزوماً به معنای محافظت کامل نیست و طبق برخی پژوهشها، ممکن است با افزایش خطر بیماری قلبی همراه باشد. به عبارت دیگر، داشتن HDL خیلی بالا بهتنهایی تضمینکنندهی عدم ابتلا به بیماری قلبی نیست. مهم آن است که تعادل چربیهای خون حفظ شود؛ یعنی در کنار HDL مناسب، LDL پایین و تریگلیسیرید نرمال نیز داشته باشید. پزشکان تأکید میکنند که برای حفظ سلامت قلب، باید به کاهش LDL بالا و کنترل سایر عوامل خطر (مانند فشار خون، دیابت و سیگار) توجه ویژه کرد و در کنار آن سطح HDL را نیز در محدودهی مطلوب نگه داشت.
تفاوت HDL و LDL
تفاوت اصلی HDL و LDL در عملکرد و تأثیر آنها بر سلامت عروق است. LDL کلسترول را از کبد به بافتهای بدن میبرد و در اختیار سلولها قرار میدهد، اما اگر مقدار آن بیش از نیاز سلولها باشد، این کلسترول اضافی در دیوارهی رگها تهنشین میشود و تشکیل پلاک میدهد. به همین دلیل به LDL لقب «کلسترول بد» دادهاند، چون مقادیر بالای آن مستقیماً با تصلب شرایین و تنگی رگها در ارتباط است. در مقابل، HDL کلسترول را از بافتها و رگها جمعآوری کرده و به کبد بازمیگرداند تا متابولیزه و دفع شود؛ از این رو HDL را «کلسترول خوب» مینامند زیرا به کاهش تجمع چربی در رگها کمک میکند. میتوان گفت LDL مانند کامیونی است که کلسترول را در جادههای خونی پخش میکند، در حالی که HDL همانند جارویی است که این جادهها را از کلسترول اضافه پاکسازی میکند.
از نظر تأثیر بر سلامت: LDL بالا مضر است و خطر حمله قلبی و سکته را افزایش میدهد، در حالی که HDL بالا مفید است و نقش محافظتی دارد. البته این دو در کنار هم باید بررسی شوند؛ نسبت کلسترول کل به HDL و همچنین ترکیب مقادیر LDL، HDL و تریگلیسیرید همگی در ارزیابی خطر قلبی فرد نقش دارند. برای مثال، ممکن است فردی LDL نسبتاً بالایی داشته باشد اما HDL خیلی خوب و تریگلیسیرید پایینی داشته باشد؛ پزشک همه این موارد را در کنار هم میسنجد. به طور کلی، هدف آن است که LDL (کلسترول بد) را تا حد امکان پایین نگه داریم و HDL (کلسترول خوب) را در محدودهی مطلوب و نسبتاً بالا حفظ کنیم. بر اساس توصیههای معتبر، LDL کمتر از 100 (و در بیماران پرخطر حتی کمتر از 70) میلیگرم/دسیلیتر است، در حالی که HDL بالاتر از 60 میلیگرم/دسیلیتر مطلوب بوده و مقادیر کمتر از 40 در مردان و 50 در زنان پایین محسوب میشود.
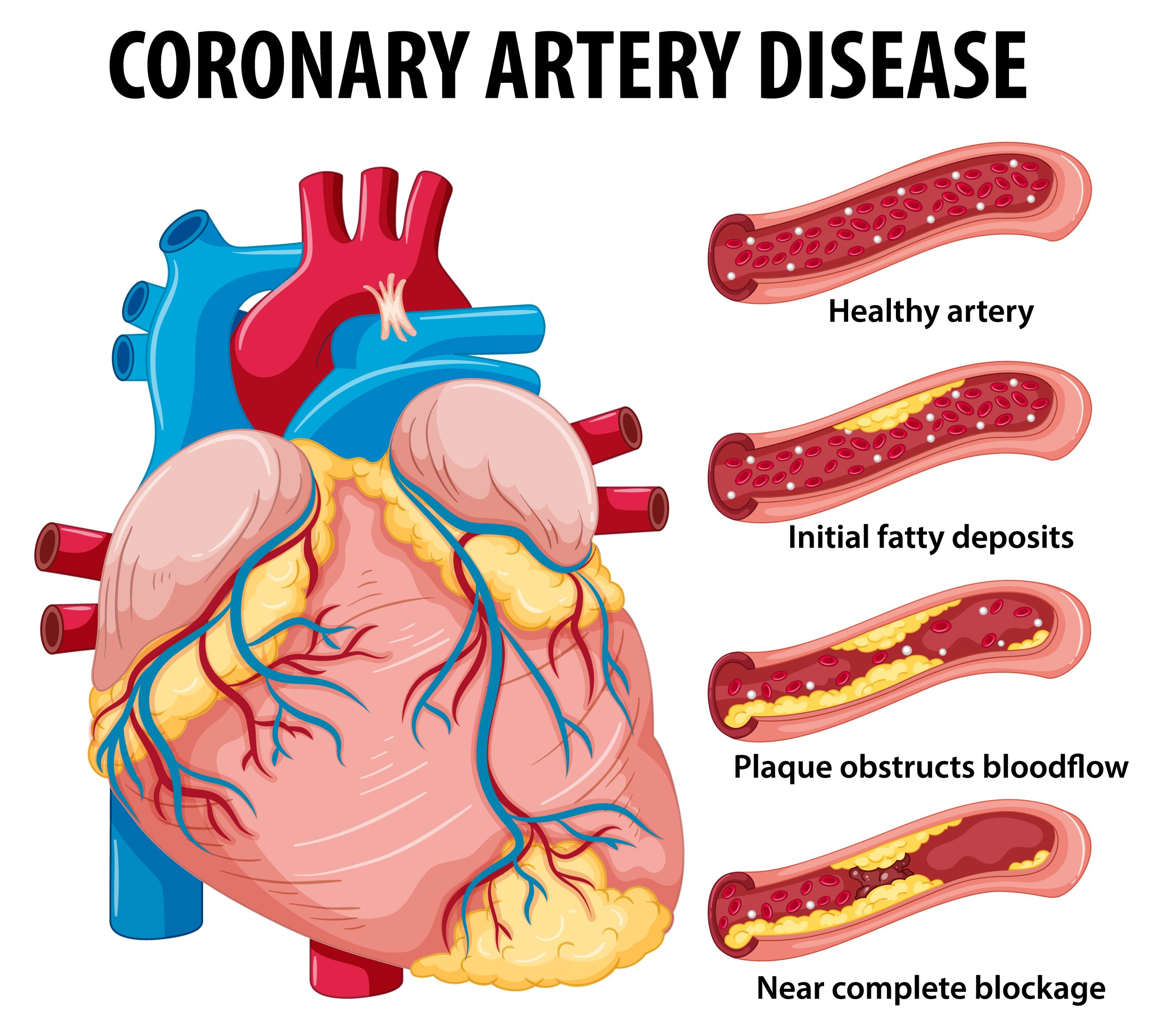 تفسیر آزمایش چربی خون
زمانی که یک آزمایش چربی (پروفایل چربی خون) انجام میدهید، چند مولفهی اصلی اندازهگیری میشوند: کلسترول تام (Total Cholesterol) که به آن در برگهی آزمایش ممکن است صرفاً “Cholesterol” گفته شود، LDL، HDL و تریگلیسیرید. تفسیر آزمایش چربی خون به شما کمک میکند وضعیت این مقادیررا بدانید کدام یک در محدوده سالم هستند و کدام نیاز به توجه دارند. در ادامه به هر یک از موارد اصلی در برگهی نتیجه آزمایش میپردازیم:
Cholesterol در آزمایش خون چیست؟
عبارت Cholesterol در برگهٔ آزمایش معمولاً به کلسترول تام اشاره دارد، یعنی مجموع کلسترولهای خون شامل LDL، HDL و سایر انواع لیپوپروتئینها. این عدد یک دید کلی از میزان کلسترول خون به دست میدهد. مقادیر مطلوب برای کلسترول تام معمولاً کمتر از 200 میلیگرم در دسیلیتر است. اگر کلسترول تام شما بین 200 تا 239 باشد، در محدوده مرزی قرار دارد و بالاتر از 240 میلیگرم/dL بالا محسوب میشود که میتواند زنگ خطری برای افزایش ریسک بیماری قلبی باشد. البته تفسیر دقیق کلسترول تام به تنهایی کافی نیست و باید در کنار آن LDL و HDL نیز بررسی شود. برای مثال، ممکن است کلسترول تام فردی کمی بالا باشد اما بخش عمدهی آن HDL (خوب) باشد؛ در چنین شرایطی خطر کمتر از حالتی است که کلسترول تام بالا عمدتاً ناشی از LDL (بد) باشد.
Triglycerides در آزمایش خون چیست؟
تریگلیسیرید نوعی چربی خون است که به عنوان منبع انرژی عمل میکند. در برگهی آزمایش، Triglycerides مقدار تریگلیسیرید خون را نشان میدهد. سطح تریگلیسیرید ناشتا کمتر از 150 میلیگرم در دسیلیتر طبیعی در نظر گرفته میشود. مقادیر 150 تا 199 مرزی (نسبتاً بالا) و بالای 200 نشاندهنده تریگلیسیرید بالا است. تریگلیسیرید بالا معمولاً بر اثر مصرف کالری و قند اضافی، اضافهوزن، سبک زندگی کمتحرک و مصرف زیاد الکل رخ میدهد. بالا بودن تریگلیسیرید به ویژه وقتی همراه با LDL بالا یا HDL پایین باشد، زنگ خطر محسوب میشود و میتواند به تشکیل رسوبات چربی در عروق و افزایش خطر بیماری قلبی منجر شود. به عنوان مثال، افرادی که سندرم متابولیک دارند (شامل چاقی شکمی، پرفشاری خون و اختلال قند)، معمولاً ترکیب تریگلیسیرید بالا و HDL پایین در آزمایش خون آنها دیده میشود که نیازمند توجه ویژه پزشکی است. خبر خوب این که با اصلاح سبک زندگی (رژیم غذایی و ورزش) معمولاً میتوان تریگلیسیرید را کاهش داد و به محدوده طبیعی رساند.
علاوه بر موارد فوق، LDL و HDL نیز در برگه آزمایش گزارش میشوند که تفسیر آنها بسیار اهمیت دارد. همانطور که گفته شد، برای LDL خون محدوده مطلوب کمتر از 100 mg/dL است (هر چه کمتر باشد بهتر است)، مقادیر 130-160 نسبتاً بالا و بالاتر از 160 بالا محسوب میشوند. HDL برعکس، هرچه بیشتر باشد بهتر است؛ مقادیر زیر 40 در مردان (و زیر 50 در زنان) نشاندهنده پایین بودن HDL و در نتیجه افزایش ریسک قلبی است، در حالی که HDL برابر یا بالاتر از 60 میلیگرم/دسیلیتر نشاندهنده وضعیت مطلوب است. پزشک با در نظر گرفتن همه این اعداد به شما خواهد گفت که پروفایل چربی خونتان در چه وضعیتی است و در صورت لزوم، اقدامات اصلاحی توصیه میشود.
راهکارهای بهبود HDL
خبر خوش این است که سبک زندگی سالم میتواند به طور موثری HDL (کلسترول خوب) را افزایش دهد و در عین حال LDL (بد) و تریگلیسیرید را کاهش دهد یا کنترل کند. در ادامه به چند راهکار عملی برای بهبود HDL اشاره میکنیم:
تفسیر آزمایش چربی خون
زمانی که یک آزمایش چربی (پروفایل چربی خون) انجام میدهید، چند مولفهی اصلی اندازهگیری میشوند: کلسترول تام (Total Cholesterol) که به آن در برگهی آزمایش ممکن است صرفاً “Cholesterol” گفته شود، LDL، HDL و تریگلیسیرید. تفسیر آزمایش چربی خون به شما کمک میکند وضعیت این مقادیررا بدانید کدام یک در محدوده سالم هستند و کدام نیاز به توجه دارند. در ادامه به هر یک از موارد اصلی در برگهی نتیجه آزمایش میپردازیم:
Cholesterol در آزمایش خون چیست؟
عبارت Cholesterol در برگهٔ آزمایش معمولاً به کلسترول تام اشاره دارد، یعنی مجموع کلسترولهای خون شامل LDL، HDL و سایر انواع لیپوپروتئینها. این عدد یک دید کلی از میزان کلسترول خون به دست میدهد. مقادیر مطلوب برای کلسترول تام معمولاً کمتر از 200 میلیگرم در دسیلیتر است. اگر کلسترول تام شما بین 200 تا 239 باشد، در محدوده مرزی قرار دارد و بالاتر از 240 میلیگرم/dL بالا محسوب میشود که میتواند زنگ خطری برای افزایش ریسک بیماری قلبی باشد. البته تفسیر دقیق کلسترول تام به تنهایی کافی نیست و باید در کنار آن LDL و HDL نیز بررسی شود. برای مثال، ممکن است کلسترول تام فردی کمی بالا باشد اما بخش عمدهی آن HDL (خوب) باشد؛ در چنین شرایطی خطر کمتر از حالتی است که کلسترول تام بالا عمدتاً ناشی از LDL (بد) باشد.
Triglycerides در آزمایش خون چیست؟
تریگلیسیرید نوعی چربی خون است که به عنوان منبع انرژی عمل میکند. در برگهی آزمایش، Triglycerides مقدار تریگلیسیرید خون را نشان میدهد. سطح تریگلیسیرید ناشتا کمتر از 150 میلیگرم در دسیلیتر طبیعی در نظر گرفته میشود. مقادیر 150 تا 199 مرزی (نسبتاً بالا) و بالای 200 نشاندهنده تریگلیسیرید بالا است. تریگلیسیرید بالا معمولاً بر اثر مصرف کالری و قند اضافی، اضافهوزن، سبک زندگی کمتحرک و مصرف زیاد الکل رخ میدهد. بالا بودن تریگلیسیرید به ویژه وقتی همراه با LDL بالا یا HDL پایین باشد، زنگ خطر محسوب میشود و میتواند به تشکیل رسوبات چربی در عروق و افزایش خطر بیماری قلبی منجر شود. به عنوان مثال، افرادی که سندرم متابولیک دارند (شامل چاقی شکمی، پرفشاری خون و اختلال قند)، معمولاً ترکیب تریگلیسیرید بالا و HDL پایین در آزمایش خون آنها دیده میشود که نیازمند توجه ویژه پزشکی است. خبر خوب این که با اصلاح سبک زندگی (رژیم غذایی و ورزش) معمولاً میتوان تریگلیسیرید را کاهش داد و به محدوده طبیعی رساند.
علاوه بر موارد فوق، LDL و HDL نیز در برگه آزمایش گزارش میشوند که تفسیر آنها بسیار اهمیت دارد. همانطور که گفته شد، برای LDL خون محدوده مطلوب کمتر از 100 mg/dL است (هر چه کمتر باشد بهتر است)، مقادیر 130-160 نسبتاً بالا و بالاتر از 160 بالا محسوب میشوند. HDL برعکس، هرچه بیشتر باشد بهتر است؛ مقادیر زیر 40 در مردان (و زیر 50 در زنان) نشاندهنده پایین بودن HDL و در نتیجه افزایش ریسک قلبی است، در حالی که HDL برابر یا بالاتر از 60 میلیگرم/دسیلیتر نشاندهنده وضعیت مطلوب است. پزشک با در نظر گرفتن همه این اعداد به شما خواهد گفت که پروفایل چربی خونتان در چه وضعیتی است و در صورت لزوم، اقدامات اصلاحی توصیه میشود.
راهکارهای بهبود HDL
خبر خوش این است که سبک زندگی سالم میتواند به طور موثری HDL (کلسترول خوب) را افزایش دهد و در عین حال LDL (بد) و تریگلیسیرید را کاهش دهد یا کنترل کند. در ادامه به چند راهکار عملی برای بهبود HDL اشاره میکنیم:


- افزایش فعالیت بدنی: ورزش منظم یکی از بهترین راهها برای بالا بردن HDL است. فعالیت هوازی (مانند پیادهروی تند، دویدن، دوچرخهسواری یا شنا) باعث بهبود پروفایل چربی میشود. حتی انجام حدود ۳۰ دقیقه ورزش هوازی در بیشتر روزهای هفته میتواند HDL را بالا برده و تریگلیسیرید را کاهش دهد. ورزش همچنین به کاهش وزن و تناسب اندام کمک میکند که خود عاملی در افزایش HDL است.
- رعایت رژیم غذایی سالم: نوع چربی مصرفی در رژیم غذایی بر HDL و LDL تاثیر میگذارد. برای بهبود HDL، مصرف چربیهای مفید مانند روغن زیتون، روغن ماهی (امگا-3) و مغزها توصیه میشود. در مقابل باید از مصرف چربیهای ترانس (مانند روغنهای جامد صنعتی و غذاهای سرخکردنی صنعتی) پرهیز کنید، چون این چربیها علاوه بر بالا بردن LDL، میتوانند HDL را نیز کاهش دهند. همچنین کاهش چربیهای اشباع (گوشت پرچرب، لبنیات پرچرب) و جایگزینی آنها با چربیهای غیراشباع (روغنهای گیاهی مایع، آووکادو و …) در افزایش HDL مفید است.
- کنترل وزن و رژیم کمقند: اگر اضافهوزن دارید، کاهش وزن میتواند تاثیر زیادی بر افزایش HDL داشته باشد. تجمع چربی احشایی (چربی دور شکم) اغلب با HDL پایین و تریگلیسیرید بالا همراه است، بنابراین با کاهش وزن و داشتن رژیم غذایی کمشیرینی و متعادل، نسبت HDL بهبود مییابد.
- ترک سیگار: سیگار کشیدن علاوه بر همه مضراتش، سطح HDL خون را نیز پایین میآورد. ترک سیگار یکی از موثرترین اقداماتی است که میتواند به سرعت HDL را بهبود بخشد. مطالعات نشان داده HDL افراد سیگاری به ویژه زنان سیگاری، کمتر از غیرسیگاریها است و با قطع مصرف دخانیات، کلسترول خوب افزایش مییابد.
- مراجعه به پزشک و مصرف دارو در صورت لزوم: گاهی اوقات علیرغم تغییرات سبک زندگی، HDL فرد بسیار پایین باقی میماند. در این موارد و نیز هنگامی که LDL و تریگلیسیرید بالا همراه با HDL پایین وجود دارد، پزشک ممکن است دارو تجویز کند. برخی داروها مانند نیاسین (ویتامین B3 ) و فیبرها میتوانند HDL را بالا ببرند، هرچند امروزه تجویز آنها برای این منظور محدودتر شده زیرا مطالعات جدید نشان ندادهاند که افزایش HDL از طریق دارو لزوماً به کاهش حوادث قلبی منجر میشود. به همین دلیل، راهکارهای دارویی بیشتر بر کاهش LDL و تریگلیسیرید متمرکزند (مثل استاتینها) و برای HDL بیشتر بر توصیههای سبک زندگی تاکید میشود. در هر صورت، تفسیر نتایج آزمایش چربی و تصمیمگیری در مورد درمان دارویی بر عهده پزشک متخصص است.